26/05/2026
דלקת גרון חיידקית או סטרפטוקוקוס
סטרפטוקוקוס בגרון הוא מהזיהומים הנפוצים בילדים, וסיבה שכיחה לטיפול אנטיביוטי. אבל למרות שהמחלה מתוארת ומוכרת עוד מאבות אבותינו, הבלבול עדיין רב, וחבל שכך.
מקורות לפרק זה מגוונים – הנחיות קליניות שפורסמו על ידי רופאי ילדים ישראלים מצוינים ושפורסמו בינואר 2018, הנחיות רשמיות של האיגוד לרפואת ילדים האמריקאי שפורסמו בשנת 2012, ספר לימוד של מחלות זיהומיות (RED BOOK) ובעיקר הרבה ניסיון אישי.
אני שמח להגיד שזהו אחד הפרקים שאני הכי מבסוט עליהם באתר. הרבה מידע שעונה על אין ספור שאלות שיש להורים.
אז תתרכזו, כי אני בטוח שתמצאו פה את התשובה לשאלה הספציפית שיש לכם על סטרפטוקוקוס.
אז איך אומרים - דלקת גרון או דלקת שקדים?
למעשה הגדרה די דומה.
דלקת גרון – אודם וכאבים באזור הלוע האחורי.
דלקת שקדים – אודם, כאבים ולעתים תפליטים לבנים על השקדים. השקדים הינם רקמה לימפטית שנמצאת באזור הלוע האחורי של כולנו.
קיים הבדל קליני בין שני המצבים הללו. רוצה לומר שיש הבדל לדוגמה בין לראות גרון שהוא קצת אדום לבין לראות שקדים שהם ממש מוגלתיים ולבנים. אם כי פרקטית ולצורכי הפרק הזה אשתמש במונח דלקת גרון לתאר את "הסל" הכולל של הזיהומים הללו.

ממה נגרמת דלקת גרון בילדים (ובמבוגרים)?
דלקת גרון נגרמת בראש ובראשונה על ידי וירוסים. בעיקר וירוסים נשימתיים מסוגים שונים אבל גם אפשטיין-בר וירוס וציטומגלו וירוס שגורמים למחלה הנקראת לעתים "מחלת הנשיקה".
חלק קטן של המקרים נגרם על ידי חיידקים ובראשם סטרפטוקוקוס מקבוצה A.
לאחרונה הוספנו באתר גם פרק המיועד לאותם מקרים לא שכיחים של בידוד בלוע של סטפרטוקוקוס מקבוצה C או G.
מה ההסתמנות הקלינית של דלקת גרון בכלל ודלקת גרון הנגרמת מסטרפטוקוקוס בפרט?
בדלקת גרון אשר נגרמת מסטרפטוקוקוס יש בדרך כלל הופעה מהירה (חדה) של סימפטומים הכוללים משלב של חום, כאב ראש, כאבי בליעה וכאבי בטן. יכול להיות קול אופייני לילד שנקרא "קול תפוח אדמה לוהט".
פריחה אופיינית יכולה להעיד על סקרלטינה (שנית).
בבדיקת הלוע אפשר לראות אודם ניכר של האזור האחורי של החיך, נפיחות ואודם ותפליטים לבנים המכסים את השקדים. הגדלה וכאב של בלוטות הלימפה באזור הצוואר שכיחה.
היעדר חום ונוכחות סימפטומים כגון שיעול, נזלת, דלקת עיניים או צרידות מעידים הרבה פעמים על זיהום וירלי, ולא על זיהום חיידקי.
מהו הגיל השכיח לדלקות גרון מסטרפטוקוקוס?
סטרפטוקוקוס שכיח בעיקר בגילאים 5 עד 15 שנים. אבל כמובן שיכולה להופיע לפני ואף אחרי. הורים רבים לילדים סובלים גם הם, ופה ושם אני גם רואה סבתות עם סטרפטוקוקוס שקיבלו במתנה מהנכדים…
חשוב, חשוב, חשוב – המחלה לא שכיחה מתחת לגיל 3 שנים. גם אם תספרו לי שלתינוק שלכם בן השנה בודדו מהלוע סטרפ, אני מבטיח לכם שהוא היה נשא ולא חולה. המשיכו לקרוא.
נכון, ישנם מקרים יוצאי דופן של זיהום בסטרפטוקוקוס כבר מגיל שנתיים. אלו לא מקרים שכיחים ולרוב מדובר בילד שיש לו אחאים גדולים או שבגן הילדים שאליו הוא הולך יש ילדים מעל גיל 3 שנים. אבל אלו היוצאים מהכלל שמעידים על הכלל.
אז אם הרופא שלכם לקח משטח גרון לסטרפטוקוק בילד מתחת לגיל שנתיים (או גרוע מכך, נתן אנטיביוטיקה לזיהום זה מבלי לקחת משטח גרון), נסו להבין ממנו מה הייתה הסיבה, מכיוון שלרוב יהיה מדובר בשגיאה. גם אם המשטח חזר חיובי, ראו בהמשך.

האם הרופא או האמא הטובים בעולם יכולים להסתכל על הגרון ולהכריז בוודאות על המחולל?
ממש לא. זה פשוט נועד לכישלון. אמא או רופא מנוסים יציצו בגרון ויחשבו בינם לבין עצמם (או בקול), "מאוד מתאים לסטרפטוקוקוס" אבל הטוב שברופאים והטובה שבאימהות לא יזהו במדויק ובכל המקרים בצורה נכונה את המחולל.
לדוגמה, דלקת גרון של מחלת הנשיקה יכולה להידמות באופן מוחלט, לפחות במראה של הלוע, לדלקת גרון הנגרמת מסטרפטוקוק.
היו ניסיונות רבים בעבר למצוא שיטות ניקוד שיכולות לנבא מי מהילדים סובל מדלקת גרון מסטרפטוקוק ומי לא. עם זאת, יכולת הניבוי בילדים נמוכה.
פועל יוצא של האמירה הזו הוא שבמקרה של חשד ממשי, יש לקחת בדיקה מיקרוביולוגית לאבחון נכון, לרוב משטח מהגרון.
אילו סוגי משטחי גרון יש?
משטח גרון מהיר (תבחין אנטיגני מהיר) ומשטח לתרבית לוע רגילה.
משטח גרון מהיר – היתרון העצום הוא שתשובה מתקבלת באותו הרגע. תשובה חיובית מאשרת נוכחות של סטרפטוקוקוס מקבוצה A בלוע של הילד. היות והמשטח מדויק ב-70-90%, אזי תשובה שלילית בילדים מחייבת שליחת משטח גרון לתרבית רגילה.
דרך אגב, זהו המקום היחיד בפרק זה בו הניהול במבוגרים יהיה שונה מבילדים. לכאורה על פי ההמלצות הרשמיות במבוגרים אין צורך לקחת תרבית לוע רגילה באם משטח מהיר שלילי.
משטח גרון לתרבית – נחשבת הבדיקה המדויקת ביותר. הבעיה, שלוקח זמן עד שמתקבלת התשובה (כיומיים).
משטח גרון ל-PCR – לאחרונה חלק מקופות החולים עברו לעבוד בשיטת ה-PCR, במקום המשטח גרון לתרבית.
האם המשטח חייב להיות חיובי כבר בהתחלת המחלה או שצריך לחכות?
שאלה שאני שומע ברמה היומיומית. לרוב הסיטואציה היא ילד שהגיע מוקדם למרפאה עם חשד לסטרפטוקוק, הרופא לוקח משטח והאמא שואלת האם המשטח שנלקח כל כך מוקדם אמין.
התשובה היא כן. אם לילד יש דלקת גרון שנגרמת מסטרפטוקוקוס אז התשובה תהיה חיובית כבר בשעות הראשונות לסימפטומים (אגלה לכם סוד, גם לפני). ואם התשובה שלילית בלקיחה טובה אז אין סטרפטוקוקוס בגרון והוא גם לא יצוץ מחר.
כיצד לקחת משטח גרון בילדים?
על מנת להוריד שכיחות תשובה שלילית כוזבת של המשטח, אזי על איש מקצוע מיומן לבצע הבדיקה.
אני יודע שהורים רבים מבצעים את משטח הגרון המהיר בבית או אצל הרוקח. אם אכן המשטח חיובי, זוהה סטרפטוקוקוס בלוע של הילד. אם המשטח שלילי והחשד לסטרפטוקוקוס סביר, גשו לבעל מקצוע לביצוע בדיקה נוספת כמו שצריך.
הדגשים שלי ללקיחת הבדיקה הינם נגיעה אמיתית של המטוש משני השקדים וגם מקיר הלוע האחורי.
בהרבה ילדים נדרשת הורדת הלשון על ידי מקלון עץ (נקרא שפדל). למה? מכיוון שאי אפשר להגיע לקיר הלוע האחורי ללא הורדה של הלשון ומכיוון שנגיעה של המטוש בלשון היא אחת הסיבות לתשובה שלילית כוזבת.
ניתן להרחיב קריאה וגם לראות סרטון הדרכה קצר באזור ספציפי באתר שמוקדש לנושא לקיחת משטח גרון בצורה נכונה.
ועוד מילה להורים שעושים משטח גרון מהיר בבית, קראו לפני את הפיסקה הבאה. זה שיש סטרפ בלוע של הילד לא מחייב שהוא חולה בסטרפ. אנא הימנעו מלקיחות מיותרות ומתן אנטיביוטיקה מיותרת.

אז אם נלקח משטח גרון מהילד והוא חיובי אז יש לו בהכרח דלקת גרון מסטרפטוקוקוס?
מורכב.
היות ויש שיעורי נשאות לא מבוטלים באוכלוסייה (עד 10-15%) אז יתכן מצב שבו נכנס למרפאה ילד מנוזל עם קצת אודם בגרון.
על פניו, ילד שסובל ממחלה וירלית. אבל אם הרופא ייקח משטח גרון (השד יודע למה), הסיכוי למציאת סטרפטוקוק הינו כשיעורי הנשאות באותה אוכלוסיה. ואז לקיחת משטח שיצא חיובי תוביל בהכרח לטיפול מיותר.
אז כיצד אפשר להבדיל נשאות של סטרפ ממחלה של סטרפ?
בסופו של דבר יש לקחת משטח גרון רק בילדים שסובלים ממחלה חדה שיכולה להתאים לזיהום בסטרפטוקוק. דהיינו, גיל מתאים של הילד וממצאים קליניים אופייניים.
לקיחת משטח גרון על ידי הרופא היא התחייבות של הרופא (והמשפחה) שיש סיכוי אמיתי לזיהום בסטרפטוקוק שמחייבת טיפול במקרים חיוביים.
ולכן, אין לקחת משטחי גרון כספורט לאומי בילדים שאין חשד שמחלתם היא סטרפ בגרון או לבקשתם הבלעדית של ההורים.
לאחרונה אני שומע על ילדים רבים שנלקח להם משטח גרון בבית מרקחת על ידי הרוקח. אני חושב שזו שגיאה, מקווה שאתם מבינים מדוע ממה שהסברתי קודם. הרוקח לא יכול לקבל החלטה בהסתכלות על מראה הגרון אם זה אכן מתאים לסטרפטוקוקוס או שלא.
תנו לרופא הילדים להציץ בגרון ולהחליט אם יש מקום למשטח או לא. אל תלכו למישהו שבצורה טכנית לוקח משטח גרון לכל מי שמבקש (עם או בלי קשר למראה הגרון) ואז גם מוכר אנטיביוטיקה.
האם יש יתרון בביצוע משטח מהיר בחשד לסטרפטוקוק?
משטח מהיר לסטרפטוקוק, בידיים טובות, הוא נכס משמעותי מאוד באבחון נכון ובקיצור מחלה בילדים.
אני ממליץ להורים, באותם מקרים בהם קופת החולים לא משתמשת במשטחים מהירים, לגשת לרופא הילדים כשבאמתחתם גם משטח מהיר שהם רכשו.
במידה והרופא חושד בזיהום בסטרפ, ניתן לבקש ממנו להשתמש כראוי באותו משטח מהיר שהבאתם ולהתקדם לאבחון וטיפול נכונים יותר בילד.
שוב, מציע לכם לא לקבל החלטות לבד ולא להיעזר ברוקח. גשו לרופא הילדים וקבלו החלטה מושכלת על פי מה שהוא ראה בלוע של הילד שלכם.
מהו הטיפול המועדף באבחנה של זיהום בסטרפטוקוק?
הטיפול המועדף במי שאין לו רגישות ידועה לפניצילין הינו פניצילין פשוט על נגזרותיו, אמוקסיצילין (מוקסיפן, מוקסיוויט או אמוקסי קר), או פניצילין V (רפאפן ודומיו).
היות והסטרפטוקוקוס הינו חיידק שלא פיתח עמידות לפניצילין, אזי באנשים שאין להם רגישות לפניצילין, אין כל מקום לטיפול באנטיביוטיקות אחרות.
אכתוב זאת בפירוש:
אין שום יתרון לאוגמנטין על פניצילין פשוט, רק חסרונות.
אין שום יתרון לאזניל על פניצילין פשוט (אלא במקרים של אלרגיה לפניצילין). רק חסרונות.
אין שום יתרון לצפורל על פניצילין פשוט, רק חסרונות.
אני יודע שאנשים נשבעים שאצלם דלקת גרון עוברת רק עם אוגמנטין ולא עם מוקסיפן. ברוב המקרים זה GMG (ומי שלא יודע מה זה שיכנס לפרק סלנג של רופאי ילדים). בנוסף, קראו בקישור הבא מה עלול לקרות למי שלוקח אנטיביוטיקה רחבת טווח שלא לצורך.
בהמשך אגיע למה אפשר לעשות בדלקות גרון חוזרות הנגרמות בגלל סטרפ, אבל אקדים המאוחר ואכתוב שגם שם, אין יתרון ממשי לאנטיביוטיקה אחרת, אלא שהניהול צריך להיות שונה במקצת.
למה חשוב לטפל בדלקת גרון הנגרמת מסטרפטוקוק?
ישנן מספר סיבות והן:
- קיצור המחלה – ילד מטופל יבריא מהר יותר מילד שאינו מטופל.
- מניעת סיבוכים מוגלתיים מקומיים – לדוגמה אבצס באזור השקדים.
- מניעת הדבקה סביבתית – ילד מטופל אינו מדבק במהרה, ראו בהמשך.
- מניעת סיבוכים אימונולוגים – בעיקר קדחת שיגרון (מעורבות לבבית ומפרקית שאחרי זיהום בסטרפטוקוק שלא טופל כראוי). אמנם מדובר בסיבוך נדיר, אבל כלל לא נעים. ילד שטופל כמו שצריך לא יחלה בקדחת השיגרון.
מתי להתחיל טיפול בחשד לדלקת גרון מסטרפטוקוק?
באם החשד הקליני הוא לדלקת גרון שנגרמה מסטרפ ובאם המשטח המהיר חיובי, יש להתחיל טיפול בהקדם.
באם נלקחה רק תרבית חיידקית והתשובה תימסר כעבור כיומיים ישנן שתי אופציות:
אופציה ראשונה – התחלת טיפול מיידי, המשך שלו אחרי קבלת תשובה חיובית או הפסקה שלו אחרי תשובה שלילית.
אופציה שנייה – המתנה לתשובה הרשמית והתחלה של הטיפול רק אחרי תשובה חיובית.
אני חושב שבחשד סביר לזיהום אמיתי בסטרפטוקוק בעת מחלת חום עם סבל של הילד, יש מקום להתחלת טיפול מיידי אחרי לקיחת תרבית.
כשהסימנים אינם חד משמעיים, ניתן לחכות לתשובה רשמית של המשטח.
תכלס מעבר לקיצור הסבל והמחלה, חשוב על מנת למנוע סיבוכים מאוחרים כפי שנכתב להתחיל טיפול עד 9 ימים מהתחלת הסימפטומים.
מה קורה במקרה שהילד בריא והמשטח חזר חיובי?
שאלה קשה וטובה שאני מקבל עליה פה ושם מיילים ממכם. ומי שיבין את התשובה, יפצח את הפרק הזה.
מדובר על ילד שנכנס למרפאה, הרופא חשד בדלקת גרון ולקח משטח, התשובה חזרה אחרי יומיים חיובית אבל הילד כבר הבריא.
אז אני רוצה לקוות שהרופא לקח משטח גרון באינדיקיציה הנכונה ולכן גם אם הילד הבריא ראוי לטפל בו מכיוון שאנחנו רוצים למנוע אצלו את קדחת השיגרון.
מאידך, במקרה שהרופא לקח את המשטח בגלל ספורט לאומי ולא בחשד אמיתי, צריך לדון איתו על העובדה שאולי מדובר היה בנשאות ולא במחלה אמיתית, ולשקול את המתן.
מהם המינונים וכמה זמן יש לטפל בדלקת גרון הנגרמת מסטרפטוקוק?
מדובר במינונים מאוד נמוכים באופן יחסי, מכיוון שהספיגה מצוינת והחיידק מאוד רגיש לאנטיביוטיקה.
לסבר את העין, באמוקסיצילין (מוקסיפן ודומיו) המינון הוא 50 מיליגרם לכל ק"ג משקל גוף לחלק לפעמיים ביום. המינון המקסימלי הוא 500 מיליגרם פעמים ביום (גם במבוגרים). זהו מינון נמוך ביחס לזיהומים/חיידקים אחרים המטופלים על ידי מוקסיפן.
פרקטית, בכל ילד/מבוגר השוקל מעל 20 קילוגרם, המינון הוא 500 מיליגרם פעמיים ביום.
מי שחושב שצריך שלוש פעמים ביום, מי שאוהב לקחת בפעם הראשונה שני כדורים יחד ועוד כל מיני המצאות – לא באמת משנה משהו.
אופציה אחרת שאפשרית היא לקיחת כל המנה היומית כמנה אחת. דהיינו במקום לחלק הכמות לפעמיים ביום, לקחת הכמות הכפולה/היומית כלקיחה אחת. זה לגיטימי.
הטיפול הינו למשך 10 ימים. שימו לב, הרבה פעמים הילד מרגיש טוב מאוד כבר למחרת הטיפול, וההורים לא זוכרים אחרי שבוע בכלל למה הם נותנים האנטיביוטיקה. אבל הקפדה על טיפול למשך 10 ימים חשובה על מנת למקסם אפשרות של הכחדת החיידק מהגרון ומניעת אירועים חוזרים, כפי שתראו בהמשך.
במקרים של שנית (סקרלטינה) הטיפול זהה לטיפול בדלקת גרון רגלה מסטרפטוקוק.
מה הצפי להחלמה אחרי התחלת טיפול?
בילדים ההחלמה מהירה מאוד. תוך 24-48 שעות אחרי התחלת טיפול הולם הילד ירגיש הרבה יותר טוב.
במבוגרים, כמו במבוגרים, קצת יותר…
עד שהאנטיביוטיקה תעשה את הפעולה שלה, ממליץ לא לשכוח לטפל בילד במשככי כאבים ומורידי חום על פי המחשבון הבא.
מתי הילד אינו ומדבק ויכול לחזור לפעילות שגרתית?
ככתוב בחלק באתר שמוקדש לחזרת ילדים למסגרות אזי מבחינת הדבקה וחזרה לגן הילדים או לבית הספר – יש לחכות בבית כיממה אחרי ירידת החום וכ-12 שעות לפחות אחרי התחלת טיפול אנטיביוטי.
מבחינת חזרה לפעילות שגרתית – מהר מאוד, ברגע שהחום יורד והילד מרגיש טוב. אין צורך לחכות לתום הטיפול האנטיביוטי על מנת לחזור לפעילות שגרתית. האנטיביוטיקה אינה מחלישה את הילד.

האם יש מקום ללקיחת משטח חוזר בתום עשרת ימי הטיפול?
ככלל, לא.
לקיחת משטח חוזר בתום הטיפול על מנת לראות אם החיידק מוגר מהלוע אינה נדרשת והיא ברוב המקרים מבטאת טעות בשיקול הדעת ובניהול המקרה.
מה עושים במקרה של זיהום חוזר בסטרפטוקוקוס מקבוצה A?
לצערי זיהומים חוזרים שכיחים. אם בגלל הדבקה חוזרת מחבר או בן משפחה שהוא נשא או חולה ואם בגלל שהחיידק לא תמיד מוכחד מהגרון של הילד, גם אחרי עשרה ימים מלאים של טיפול.
במקרה של חשד לחזרה של הזיהום יש לחזור על העקרונות שהנחו אותנו בעת האבחון הראשון:
- יש להקפיד על מתן מינון מלא לעשרה ימים ולא לעצור את הטיפול יום אחרי שהילד מרגיש יותר טוב.
- יש להעלות חשד ולקחת משטח גרון רק למי שבאמת חולה. אין לקחת משטח גרון באותם ילדים/מבוגרים מצוננים עם מיחוש קל בגרון.
- לפני תחילת טיפול מחודש יש לקחת תמיד משטח גרון.
- האנטיביוטיקה הכי טובה, גם באירועים חוזרים, היא פניצילין פשוט. לטעמי ולמרות שיש גישות שגורסות אחרת, אין כל יתרון לכל אנטיביוטיקה אחרת. רק חסרונות.
ישנם ילדים או משפחות שיש אצלם ממש המון דלקות גרון חוזרות, מה עושים?
קודם כל אבחון נכון, קליני ומיקרוביולוגי.
שימו לב, באחוזי נשאות באוכלוסייה של עד 15% אני יכול להיכנס לכיתה של 40 ילדים בריאים, לקחת משטחי גרון לכולם ולמצוא סטרפ בשישה ילדים.
לכן יש לשים לב שאנחנו מדברים בתמונה קלינית מתאימה לסטרפ (לרוב יש חום גבוה וממצאים אופייניים בגרון) והוכחה מיקרוביולוגית במשטח לסטרפ.
דבר שני, יש לחשוב על אבחנות אחרות שיכולות "לחקות" סטרפ. גם וירוסים יכולים לגרום לזיהומי גרון חוזרים ויש לאבחן נכונה את הילד/המבוגר.
בנוסף, באם מדובר בדלקות גרון חוזרות, בצורה כמעט מחזורית של 3-6 שבועות בין התקף להתקף, אזי יש לחשוב על מחלה שנקראת PFAPA, שהיא מחלה דלקתית (לא זיהומית). ראיתי לא מעט ילדים שהסתובבו עם כאילו "דלקות גרון חוזרות" ובסופו של דבר לא סטרפ ולא נעליים, רק PFAPA. הטיפול ב-PFAPA הוא במנה יחידה של סטרואידים בכל התקף. יותר מזה, מסתובבים ביננו הרבה הורים לילדים שמספרים סיפור של דלקות גרון חוזרות "מסטרפ" כשהיו ילדים. הרבה מהם סבלו בפועל מ-PFAPA שלא היה מוכר וידוע דאז.
במקרים אמיתיים, חריגים, פעם או פעמיים בשנה אני משתכנע שבאמת יש אירועי הדבקה רבים בין בני הבית (נקרא פינג-פונג של הדבקה). כמעט אך ורק בסיטואציה הזו אני סוקר את כל בני הבית לנשאות ושוקל טיפול בנשאים.
הטיפול בנשאים מבחינתי הוא עשרה ימים של פניצילין פשוט ובארבעת הימים האחרונים תוספת של אנטיביוטיקה נוספת בשם ריפאמפין.
כריתת שקדים אינה מקובלת היום כטיפול לזיהומי סטרפ חוזרים בלוע.
לסיכום, פרק לא פשוט, אני יודע, שמכיל הרבה ידע בנושא שכולם חושבים שהם מבינים בו. על מנת לחדד את הנקודות החשובות שהועלו במהלכו, אני מסכם לכם עשרה כללית חשובים בנושא זה. התנהלו נכון ותנו לילדון שלכם (או לכם) את הרפואה הכי מדויקות ומיטבית שאפשר לקבל.
עשרת הכללים החשובים לאבחון וניהול נכון של דלקת גרון מסטרפטוקוקוס:
- רוב דלקות הגרון בילדים נגרמות מווירוסים ולא מחיידקים.
- דלקת גרון הנגרמת מסטרפטוקוקוס אינה שכיחה כלל מתחת לגיל 3 שנים.
- שיעורי נשאות באוכלוסייה הינם עד 15% ועל כן, למעט במצבים יוצאי דופן, אין לקחת משטח גרון לילדים בריאים או לילדים עם הסתמנות של מחלה וירלית (העדר חום, הימצאות צינון ושיעול).
- לאור העובדה שאבחנה קלינית מדויקת הינה קשה, אזי בחשד לדלקת גרון חיידקית יש לאמת הזיהום על ידי משטח גרון (מהיר או תרבית).
- יש להקפיד על לקיחת משטח בצורה נאותה. בחשד ממשי לזיהום בסטרפטוקוק, במקרים של משטח מהיר שלילי בילדים נדרשת בדיקת תרבית.
- טיפול הבחירה בילדים/מבוגרים שאינם רגישים לפניצילין הוא פניצילין פשוט ל-10 ימים.
- אין צורך במשטח חוזר אחרי סיום הטיפול.
- ככלל, יש להימנע מלאתר ולטפל בנשאים.
- בחזרה של המחלה יש לחזור על האבחון ועל הטיפול כפי שנעשה במחלה הראשונה. יש מקום להקפיד על עשרה ימי טיפול מלאים.
- במקרים של דלקת גרון חוזרת אצל הילד יש לפנות למומחה על מנת לאבחן נכון האם מדובר בזיהום חוזר בסטרפ או במצב רפואי אחר (לרבות PFAPA).
הכול על שפעת – פרק סופר חשוב לכל בני המשפחה

הכול (אבל הכול) על תולעים בילדים

מניעה בירור וטיפול בנגיף הציטומגלו (CMV) בהיריון

חזרת ילדים לגן הילדים או לבית הספר אחרי מחלה זיהומית
אימפטיגו בולוסי (שלפוחיתי) – כל מה שצריך לדעת

פראפרטוסיס – ה"בן דוד" של שעלת (פרטוסיס) על ההבדלים והטיפול
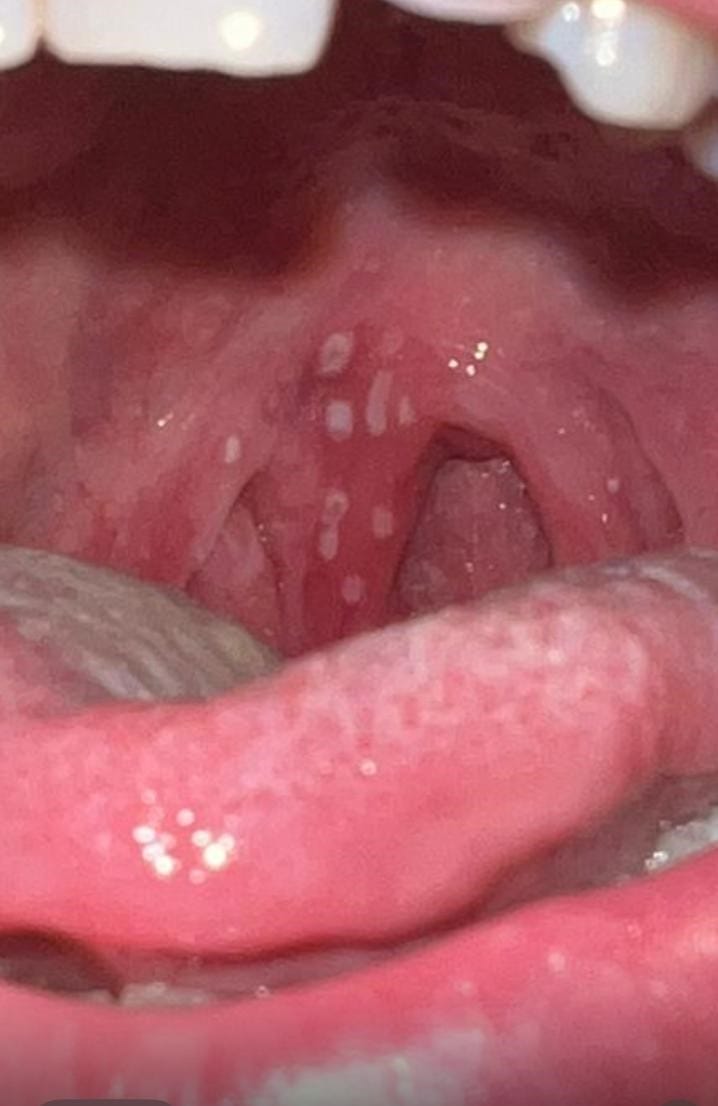
דלקת גרון מהרפס בילדים ובמבוגרים – התייצגות יוצאת דופן שאסור לפספס
הכול על שלבקת חוגרת (זוסטר) בילדים ובמבוגרים

זיהום בווירוס הקורונה בתינוקות וילדים בישראל – כל המידע
חיסון כנגד שלבקת חוגרת (זוסטר) במבוגרים (שינגריקס)

החיסון כנגד קדחת דנגי בילדים ובמבוגרים
דלקת ריאות בילדים – איך מאבחנים וכיצד מטפלים?
דרמטיטיס פריאנלי בילדים

איך להימנע מזיהום בטוקסופלזמה בהריון?
זיהומי עור חוזרים (אימפטיגו חוזר) – למה זה קורה ומה אפשר לעשות?